*Συνέντευξη στην Αγγελική Παπαδημητρίου. Εφημερίδα «Πανεπιστήμιο Αθηνών», Φύλλο 3, κυκλοφόρησε με «Το Βήμα της Κυριακής» 30 Μαρτίου 2025
Η πρώτη γραμμή θεραπείας της παχυσαρκίας είναι η μείωση της πρόσληψης θερμίδων και η αύξηση της κατανάλωσής τους με σωματική δραστηριότητα» λέει ο δρ Χρήστος Μαντζώρος, ελληνοαμερικανός ιατρός παθολόγος – ενδοκρινολόγος και απόφοιτος του Πανεπιστημίου Αθηνών, τακτικός καθηγητής στο Χάρβαρντ, διευθυντής εργαστηρίου και κλινικών σε πολλά νοσοκομεία του Χάρβαρντ, αλλά και καθηγητής του Πανεπιστημίου της Βοστώνης. Ο Χρήστος Μαντζώρος απάντησε στις ερωτήσεις μας:

Είναι η παχυσαρκία γενετικό νόσημα;
«Μέχρι τις αρχές του 20ού αιώνα η παχυσαρκία θεωρούνταν ένδειξη ευημερίας, αλλά όταν οι επιστήμονες τη συνέδεσαν με σοβαρά νοσήματα, όπως ο διαβήτης και τα καρδιαγγειακά, δυο γενιές πριν, έγινε σαφές ότι αποτελεί κίνδυνο για την υγεία. Μέχρι πριν από 30 χρόνια πιστεύαμε ότι η εκδήλωσή της ήταν απλώς αποτέλεσμα έλλειψης θέλησης και κλασικά συγγράμματα ιατρικής υποστήριζαν ότι ο λιπώδης ιστός λειτουργούσε μόνο ως αποθήκη θερμίδων και μέσο προστασίας από το κρύο.
Ομως, η μελέτη ποντικιών που εμφάνιζαν ακραία παχυσαρκία ανεξάρτητα από τη διατροφή τους οδήγησε το 1994 στην ανακάλυψη της λεπτίνης (από την ελληνική λέξη «λεπτός») – μιας ορμόνης που εκκρίνεται από τον λιπώδη ιστό, στέλνοντας σήμα στον εγκέφαλο να μειώσει την πρόσληψη τροφής και να αυξήσει την κατανάλωση ενέργειας. Η έλλειψη της λεπτίνης ή η δυσλειτουργία των υποδοχέων της και των γονιδίων που ελέγχονται από αυτή, εμποδίζουν αυτή τη ρύθμιση, οδηγώντας σε ανεξέλεγκτη όρεξη, υπερβολική πρόσληψη θερμίδων, ασύμμετρη αποθήκευση λίπους και μεταβολικές διαταραχές, όπως υπερλιπιδαιμία και αντίσταση στην ινσουλίνη.
Μεταλλάξεις σε αυτά τα γονίδια μπορεί να προκαλέσουν σοβαρή συγγενή παχυσαρκία, όπως παρατηρήθηκε από τη δική μου ομάδα σε παιδιά από τουρκικές οικογένειες με υψηλά ποσοστά ενδογαμίας και μεταλλάξεις στη λεπτίνη. Τα παιδιά αυτά έχουν σημαντικού βαθμού ανεξήγητη παχυσαρκία από πολύ μικρή ηλικία, αλλά χάνουν βάρος και εμφανίζουν θεαματική βελτίωση μετά από εξωγενή χορήγηση λεπτίνης σαν φάρμακο.
Σε αυτές τις παρατηρήσεις βασίστηκαν μερικές από τις πρώτες μελέτες του εργαστηρίου μας, που οδήγησαν σε μια βαθύτερη κατανόηση της φυσιολογίας και της θεραπευτικής χρησιμότητας της λεπτίνης. Παράλληλα οι μελέτες μας συνέβαλαν στη μελέτη της παχυσαρκίας σε πειραματόζωα και, στη συνέχεια, στην ανάπτυξη και έγκριση φαρμάκων, όπως η σετμελανοτίδη, η οποία ενδείκνυται για τη θεραπεία πολλών, αν και στατιστικά σπάνιων, συνδρόμων γενετικής παχυσαρκίας».
Τελικά τι προκαλεί την παχυσαρκία;
«Η παχυσαρκία είναι μια πολύπλοκη, πολυπαραγοντική νόσος. Πέραν των βασικών γονιδίων της συγγενούς παχυσαρκίας που αναφέραμε, που είναι άμεσα και αποκλειστικά υπεύθυνα για την παθογένεσή της σε ένα μικρό ποσοστό ασθενών, υπάρχουν πολλά ακόμα γονίδια με μικρότερη επίδραση. Αν και δεν οδηγούν απαραίτητα στην παχυσαρκία, μπορούν να συμβάλουν στην προδιάθεση για την ανάπτυξή της, εφόσον οι περιβαλλοντικές συνθήκες είναι ευνοϊκές.
Επομένως, στην πλειονότητα των περιπτώσεων, η παχυσαρκία επηρεάζεται περισσότερο από περιβαλλοντικούς παράγοντες όπως η κακή διατροφή, η έλλειψη σωματικής δραστηριότητας και το χρόνιο στρες, που παίζουν καθοριστικό ρόλο στη ρύθμιση του σωματικού βάρους.
Ακόμα και αν κάποιος έχει μερική γενετική προδιάθεση, ο κίνδυνος ανάπτυξης σοβαρής παχυσαρκίας μπορεί να μειωθεί σημαντικά μέσω μιας ισορροπημένης διατροφής, τακτικής σωματικής άσκησης και, όπου ενδείκνυται, κατάλληλης φαρμακευτικής ή χειρουργικής θεραπείας. Αυτές οι παρεμβάσεις είναι σημαντικές και για την πρόληψη των σοβαρών συν-νοσηροτήτων της παχυσαρκίας όπως ο διαβήτης, τα καρδιαγγειακά – νεφρικά – ηπατικά μεταβολικά νοσήματα, καθώς και διάφοροι τύπου καρκίνου και νευροεκφυλιστικών ασθενειών.
Η πολύπλοκη φύση της παχυσαρκίας ως νόσου είναι που οδήγησε στη ανάπτυξη διαφορετικών φαρμακευτικών προσεγγίσεων, που στοχεύουν π.χ. το κεντρικό νευρικό σύστημα, τον λιπώδη ιστό, τις γαστρεντερικές ορμόνες, το πάγκρεας και τον μεταβολισμό της γλυκόζης. Οι θεραπείες αυτές, σε συνδυασμό με εξατομικευμένες παρεμβάσεις στον τρόπο ζωής, δείχνουν ότι η γενετική προδιάθεση δεν είναι καταδίκη, αλλά ένας παράγοντας που μπορεί να τροποποιηθεί και να διαχειριστεί με στοχευμένες στρατηγικές».
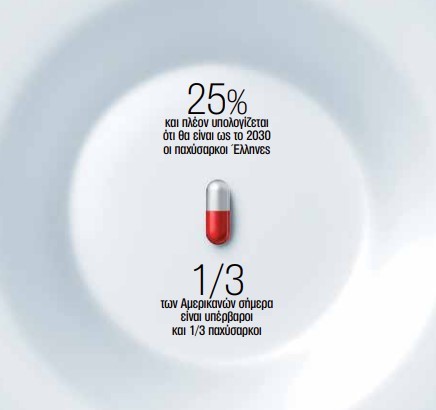
Πότε είναι απαραίτητη η φαρμακευτική παρέμβαση;
«Η πρώτη γραμμή θεραπείας της παχυσαρκίας είναι η υγιεινοδιαιτητική παρέμβαση, δηλαδή η μείωση της πρόσληψης θερμίδων και η αύξηση της κατανάλωσής τους με σωματική δραστηριότητα (calories-in Vs calories-out). Ωστόσο, η παχυσαρκία δεν επηρεάζει όλους το ίδιο. Ερευνες δείχνουν ότι περίπου το 20% των υπέρβαρων ατόμων παραμένουν μεταβολικά υγιή, δηλαδή δεν παρουσιάζουν άμεσα επιπλοκές.
Αντίθετα, στο 80% των περιπτώσεων η παχυσαρκία συνοδεύεται από σοβαρές διαταραχές, όπως σακχαρώδη διαβήτη τύπου 2, υπέρταση, δυσλιπιδαιμία και λιπώδες ήπαρ, αυξάνοντας σημαντικά τον καρδιαγγειακό κίνδυνο. Εδώ τίθεται η «κόκκινη γραμμή» όπου και η φαρμακευτική ή και χειρουργική (βαριατρική) παρέμβαση καθίσταται απαραίτητη, σε συνδυασμό με αλλαγές στον τρόπο ζωής».
Ποιες είναι οι προκλήσεις και ποια η πιο ελπιδοφόρα εξέλιξη στην έρευνα για τα νέα φάρμακα;
«Ξεκινώντας από τη λεπτίνη, η επιτυχία των αρχικών φαρμάκων και η παρατήρηση των μηχανισμών τους και της φυσιολογίας αυτών οδήγησαν στη μελέτη και ανάπτυξη πιο αποτελεσματικών θεραπειών ευρύτερης χρήσης. Τα νέα φάρμακα πλέον μιμούνται τη φυσιολογία των ινκρετινών (ινκρετινομιμητικά) και άλλων γαστρεντερικών ορμονών που εκκκρίνονται σε απάντηση στο φαγητό, όπως το GLP-1. Οι ορμόνες αυτές δρουν στο γαστρεντερικό σύστημα και στον εγκέφαλο, μειώνοντας την πείνα, ενισχύοντας τον κορεσμό και βελτιώνοντας τον μεταβολισμό της γλυκόζης, μειώνοντας τον κίνδυνων καρδιαγγειακών επεισοδίων και νεφρικών και άλλων νόσων.
Αν και αρχικά η κύρια ένδειξη χορήγησής τους ήταν ο διαβήτης, μελέτες νευροφυσιολογίας και νευροαπεικόνισης του ανθρώπινου εγκεφάλου, στις οποίες η δική μου ομάδα είχε ηγετικό ρόλο, αποκάλυψαν την επίδραση των ινκρετινομιμητικών φαρμάκων πρώτης γενιάς σε εγκεφαλικά κέντρα που ρυθμίζουν τον κορεσμό και τη μείωση του σωματικού βάρους. Αυτά τα ευρήματα, σε συνδυασμό με άλλες μεγάλες κλινικές μελέτες, οδήγησαν στη μετέπειτα έγκρισή τους για τη θεραπεία της παχυσαρκίας, καθώς και στην ανάπτυξη δεύτερης και τρίτης γενιάς ινκρετινομιμητικών, τα οποία πλέον χρησιμοποιούνται ευρέως.
Η ομάδα μας έχει αναδείξει τους μηχανισμούς αυτούς, οι οποίοι εξηγούν γιατί τα φάρμακα αυτά μειώνουν την όρεξη και επιφέρουν απώλεια βάρους έως και 20%. Ωστόσο, η επιτυχία τους δεν σημαίνει ότι είναι πανάκεια. Υπάρχουν προκλήσεις, όπως οι γαστρεντερικές παρενέργειες (ναυτία, έμετος, διάρροια) που σε μεγάλο βαθμό τις ελέγχουμε κλινικά, αλλά και το γεγονός ότι δεν μειώνουν μόνο το λίπος, αλλά και τη μυϊκή μάζα και την οστική πυκνότητα: μελέτες δείχνουν ότι 30%-40% της απώλειας βάρους προέρχεται από άλιπη μάζα, αυξάνοντας τον κίνδυνο σαρκοπενίας και οστεοπόρωσης. Γι’ αυτό η ομάδα μας μεταξύ άλλων εστιάζει τώρα στην ανάπτυξη της νέας γενιάς φαρμάκων, που στοχεύουν στην απώλεια λίπους και την παράλληλη διατήρηση μυϊκής και οστικής μάζας».
Πώς εξελίσσεται η μάχη κατά της παχυσαρκίας και των καρδιομεταβολικών νοσημάτων;
«Η λεπτίνη αποκάλυψε ότι η ρύθμιση του σωματικού βάρους είναι ένα πολύπλοκο δίκτυο που συνδέει ορμόνες, εγκέφαλο και μεταβολισμό. Σήμερα, το ενδιαφέρον επικεντρώνεται στα καρδιομεταβολικά νοσήματα, με την καρδιαγγειακή νόσο, το λιπώδες ήπαρ (MASLD/MASH) και τις πιο σοβαρές συν-νοσηρότητες, όπως π.χ. διάφορες μορφές καρκίνου που οφείλονται στην παχυσαρκία, να παίζουν πρωτεύοντα ρόλο ως τις μελλοντικές μας επιδιώξεις.
Το λιπώδες ήπαρ π.χ. υπολογίζεται ότι επηρεάζει δισεκατομμύρια ανθρώπους, περί το 30%-40% του πληθυσμού, και αυξάνει τον κίνδυνο διαβήτη, καρδιαγγειακής νόσου και ηπατικής ανεπάρκειας. Η ακριβής διάγνωσή του είναι δύσκολη, καθώς η βιοψία ήπατος είναι η μόνη αξιόπιστη μέθοδος, ενώ τα σύγχρονα μη επεμβατικά τεστ έχουν περιορισμένη αξία και ακρίβεια.
Στο πλαίσιο αυτό η ομάδα μας χρησιμοποιεί τεχνητή νοημοσύνη και αναλύσεις δεκάδων χιλιάδων μορίων, με στόχο την ανάπτυξη μιας «υγρής βιοψίας» με μια απλή λήψη αίματος – ενός ακριβούς, μη επεμβατικού διαγνωστικού τεστ, που μπορεί να μεταμορφώσει καθοριστικά τη διάγνωση και διαχείριση του λιπώδους ήπατος, επιτρέποντας έγκαιρη και εξατομικευμένη θεραπεία. Παράλληλα προχωράμε στη μελέτη και ανάπτυξη νέων θεραπευτικών προσεγγίσεων για αυτές, με έμφαση στη βελτίωση της συνολικής υγείας και της ποιότητας ζωής. Το μέλλον φαίνεται ευοίωνο».
Παχυσαρκία: Πώς συμπεριφέρεται το σώμα μας, ποιες είναι οι «κόκκινες γραμμές»














