Οι αναστολείς σημείων ανοσιακού ελέγχου (immune checkpoint inhibitors, ICI) αποτελούν μία νέα προσέγγιση στη θεραπευτική του καρκίνου. Οι ανεπιθύμητες ενέργειες που προκύπτουν από την χορήγησή τους διαφέρουν από αυτές των κλασικών κυτταροτοξικών θεραπειών. Το δέρμα είναι το όργανο που πλήττεται συχνότερα. Αν και οι δερματικές αντιδράσεις είναι συνήθως ήπιες , έχουν σημαντική επίδραση στην ποιότητα ζωής των ασθενών και μπορεί να αποτελέσουν λόγο αναβολής ή και οριστικής διακοπής της θεραπείας. Τα εξανθήματα που εμφανίζονται από την ανοσοθεραπεία χαρακτηρίζονται από σημαντική ποικιλομορφία. Η ψωρίαση αποτελεί μία από τις συχνότερες δερματικές ανεπιθύμητες ενέργειες μαζί με τις λειχηνοειδούς και εκζεματικού τύπου αντιδράσεις, τα κηλιδώδη εξανθήματα και τη λεύκη.
Σε μία νέα μελέτη που δημοσιεύτηκε πρόσφατα στο διεθνές επιστημονικό περιοδικό Journal of the American Academy of Dermatology, οι Ιατροί του τμήματος Δερματικής Τοξικότητας από Ογκολογικές Θεραπείες της Α’ Πανεπιστημιακής Κλινικής του νοσοκομείου «Ανδρέας Συγγρός» Αλέξανδρος Στρατηγός Καθηγητής Δερματολογίας, Βασιλική Νικολάου Επίκουρη Καθηγήτρια Δερματολογίας και Δήμητρα Βουδούρη Υποψήφια Διδάκτωρ, σε συνεργασία με το Ευρωπαϊκό δίκτυο μελέτης δερματικών τοξικοτήτων από ογκολογικές θεραπείες (ENCADO group, European Network for Cutaneous Adverse Event to Oncologic drugs), μελέτησαν τα χαρακτηριστικά της ψωρίασης που οφείλεται στους ICIs και συνέταξαν κατευθυντήριες οδηγίες για την αντιμετώπισή της.
Συνολικά συμμετείχαν 115 ογκολογικοί ασθενείς που ανέπτυξαν ψωρίαση μετά από χορήγηση anti-PD-1 ή anti-PD-L1 παράγοντα, προερχόμενοι από 9 δερματο-ογκολογικές κλινικές από την Ελλάδα, τη Γαλλία , την Ιταλία, την Ισπανία και την Αργεντινή. Ενενήντα ασθενείς παρουσίασαν de nοvo ψωρίαση και 21 ασθενείς επιδείνωση προϋπάρχουσας νόσου. O μέσος αριθμός (SD) εγχύσεων έως την ανάπτυξη ψωρίασης ήταν 11.2 (14.9). Οι ασθενείς με ιστορικό ψωρίασης εμφάνισαν επιδείνωση της νόσου μετά από μικρότερο αριθμό εγχύσεων συγκριτικά με αυτούς που εμφάνισαν de novo ψωρίαση (5,4 vs 12,2, p<0.05).
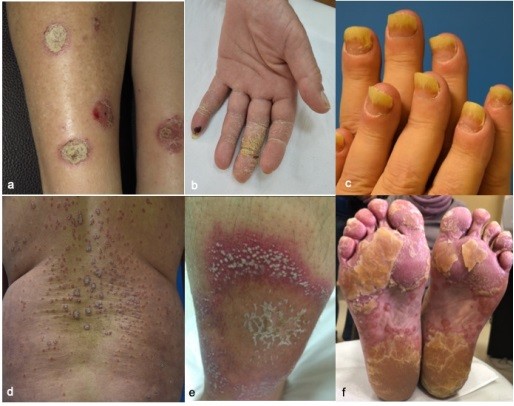
Αν και η κλασική, κατά πλάκας ψωρίαση αποτελούσε τη συχνότερη κλινική μορφή, εν τούτοις, καταγράφηκαν όλοι οι γνωστοί κλινικοί υπότυποι του νοσήματος (Εικόνα 1), ενώ το 26.1% των ασθενών εμφάνισαν κατά την πορεία της θεραπείας περισσότερους από έναν κλινικούς τύπους.
Σαράντα πέντε ασθενείς (42.9%) εμφάνισαν σοβαρή ψωρίαση, βαθμού-2 ή -3. Ασθενείς με συμμετοχή >10% της επιφάνειας του δέρματος είχαν σημαντικά αυξημένο κίνδυνο για τροποποίηση (OR=3,64, CI 1,27-10,45, p=0,03) και για μόνιμη διακοπή της θεραπείας (OR=6,41, CI 2,40-17,11, p<0,001). Η εμφάνιση φλυκταινώδους ψωρίασης επίσης συσχετίστηκε με αυξημένο κίνδυνο διακοπής της ανοσοθεραπείας (OR= 4.6, CI 1.41-16.96, p<0.012). Η σταγονοειδής ψωρίαση και η βαθμού -2 ή -3 νόσος ήταν θετικοί προγνωστικοί παράγοντες για την κλινική ανταπόκριση στους ICIs ενώ ο κνησμός αποτέλεσε αρνητικό προγνωστικό παράγοντα.
Οι 47 στους 115 ασθενείς χρειάστηκε να λάβουν συστηματική θεραπεία για να αντιμετωπιστεί η δερματική νόσος. Η πιο κοινή συστηματική αγωγή ήταν η ασιτρετίνη (23 ασθενείς, 20, 1%), ακολουθούμενη από τα συστηματικά στεροειδή (8 ασθενείς, 7%), την απρεμιλάστη (7 ασθενείς, 6, 1%), τη μεθοτρεξάτη (5 ασθενείς, 4, 3%) και τους βιολογικούς παράγοντες (4 ασθενείς, 3, 6%). Συνολικά, η ψωρίαση αποτέλεσε λόγο αναστολής της ανοσοθεραπείας στο 25.9% των ασθενών και οριστικής διακοπής στο 18% των ασθενών.
Συμπερασματική η μελέτη αυτή είναι η μεγαλύτερη μελέτη περιστατικών ψωρίασης μετά από χορήγηση ICIs. Oι ασθενείς αυτοί μπορούν να συνεχίσουν την ογκολογική τους αγωγή εφόσον παρακολουθούνται από εξειδικευμένο προσωπικό και ακολουθούνται οι κατάλληλοι θεραπευτικοί αλγόριθμοι. Η ασιτρετίνη η απρεμιλάστη και η μεθοτρεξάτη είναι ασφαλείς και αποτελεσματικές συστηματικές θεραπείες για την αντιμετώπιση της ψωρίασης. Η εμφάνιση σταγονοειδούς ψωρίασης καθώς και η τοξικότητα βαθμού -2 ή -3 αποτελούν θετικούς προγνωστικούς παράγοντες σε ότι αφορά στην ανταπόκριση στην ανοσοθεραπεία.